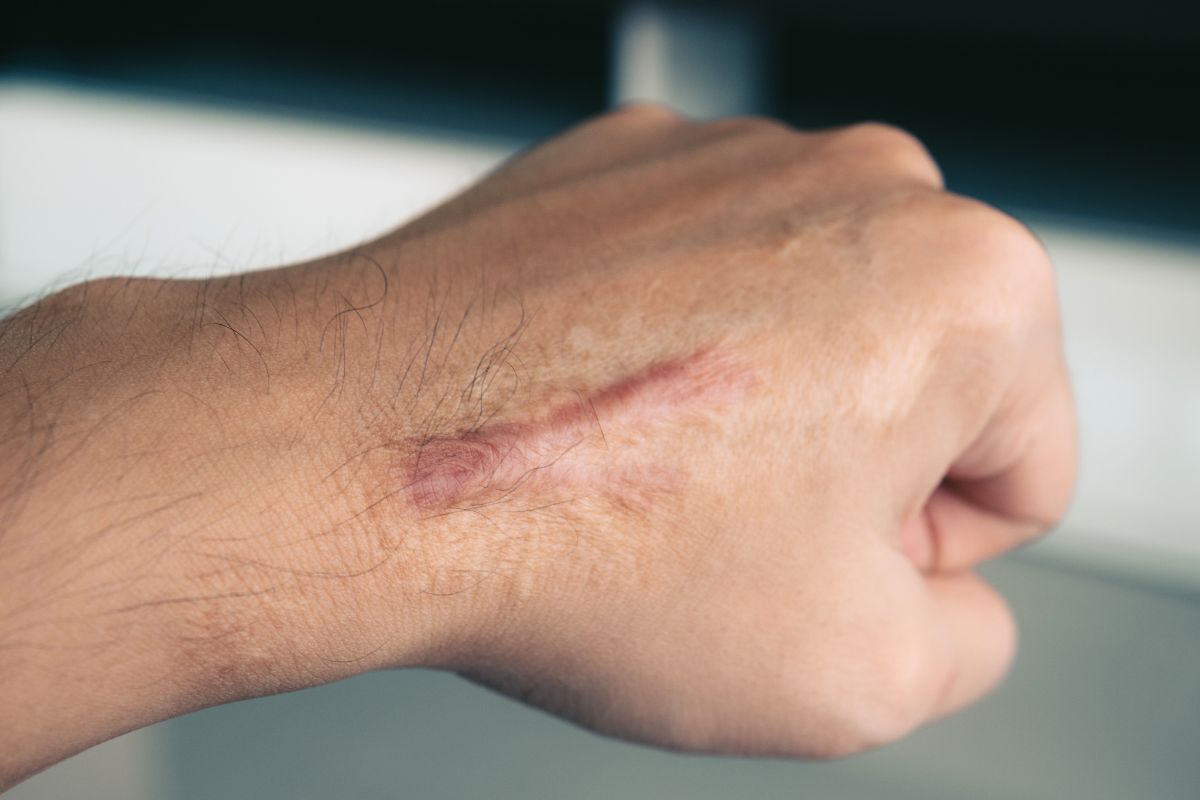
Cicatriz queloide por mala praxis: reclamar
Cicatriz queloide mala praxis: cuándo puede reclamarse, qué pruebas importan y qué paso conviene dar para valorar su viabilidad.
La aparición de una cicatriz queloide mala praxis es una consulta frecuente cuando, tras una intervención, un tratamiento estético o un procedimiento sanitario, queda una secuela visible, molesta o desproporcionada. Ahora bien, conviene partir de una idea esencial: una cicatriz queloide no demuestra por sí sola una negligencia médica. Si se inicia una reclamación por negligencia médica, normalmente habrá que valorar si existió una infracción de la lex artis, una falta de consentimiento informado suficiente o un daño antijurídico acreditable según la documentación clínica y la prueba pericial.
En España, este tipo de asuntos suele analizarse desde el marco de la responsabilidad civil médica y, cuando interviene la sanidad pública, puede entrar en juego la responsabilidad patrimonial sanitaria. Como referencia general, el artículo 1902 del Código Civil establece que quien por acción u omisión cause daño a otro, interviniendo culpa o negligencia, está obligado a reparar el daño. Sin embargo, en medicina no basta con que exista un mal resultado: dependerá de si ese resultado guarda relación con una actuación incorrecta, insuficientemente informada o mal controlada.
Por eso, antes de concluir que existe negligencia médica por cicatriz, conviene analizar cómo se informó al paciente, qué técnica se utilizó, si había antecedentes de cicatrización patológica, qué seguimiento se realizó y qué reflejan la historia clínica y el consentimiento informado.
Cuándo una cicatriz queloide puede encajar en una reclamación por mala praxis
Una cicatriz queloide puede dar lugar a reclamación si no fue solo una complicación inherente al procedimiento, sino la consecuencia de una actuación contraria a la lex artis, de una información insuficiente sobre riesgos relevantes o de un seguimiento posterior deficiente. Habrá que valorar, caso por caso, si el daño era previsible, si debía explicarse, si podía minimizarse con una técnica adecuada y si la respuesta médica posterior fue correcta.
Respuesta breve:
No toda cicatriz queloide implica mala praxis. Puede existir base para reclamar cuando la secuela se relaciona con una técnica inadecuada, una falta de información suficiente sobre el riesgo de cicatrización patológica o un seguimiento postoperatorio insuficiente que haya agravado el resultado.
Desde un punto de vista práctico, suelen aparecer cuatro escenarios distintos:
- Complicación inherente o riesgo conocido: algunas personas presentan predisposición a desarrollar queloides o cicatrices hipertróficas. En estos supuestos, la mera aparición de la lesión puede no ser suficiente para sostener una reclamación si la actuación técnica fue correcta y el paciente fue debidamente informado.
- Falta de información previa: si el riesgo de secuela estética relevante era significativo para ese procedimiento o para ese perfil de paciente, conviene analizar si se informó de forma comprensible y suficiente antes de prestar el consentimiento.
- Técnica inadecuada: puede ser relevante si la incisión, la energía aplicada, la localización, el cierre, la asepsia o la ejecución del procedimiento se apartaron de la práctica médica exigible.
- Seguimiento deficiente: también habrá que valorar si existieron revisiones insuficientes, ausencia de tratamiento precoz de la mala cicatrización, falta de derivación o indicaciones postoperatorias incompletas.
Queloide tras cirugía, láser o tratamiento estético: qué habrá que valorar
No es lo mismo un queloide tras cirugía que una lesión cicatricial tras láser, una infiltración o una cura. Aunque el análisis jurídico comparte criterios generales, la valoración médica y probatoria puede variar mucho según el procedimiento, la zona corporal, la finalidad asistencial o estética y los antecedentes del paciente.
En una cirugía estética o reparadora, suele examinarse si la planificación, la localización de la incisión, el cierre, la tensión sobre la herida, las revisiones y las recomendaciones posteriores fueron correctas. Si la cicatriz se extiende más allá de los bordes de la herida, aumenta de tamaño o genera síntomas como picor y dolor persistente, ello puede tener importancia clínica, pero jurídicamente seguirá siendo necesario conectar la secuela con una actuación reprochable o con una información insuficiente.
En un queloide tras láser o tratamiento dermatológico-estético, habrá que valorar cuestiones como la indicación del tratamiento, el tipo de dispositivo empleado, la potencia o parámetros aplicados, la prueba previa cuando fuera pertinente, la cualificación del profesional, las contraindicaciones, el fototipo cutáneo, la zona tratada y el seguimiento de la evolución posterior.
También pueden surgir dudas tras curas, infiltraciones o procedimientos menores. Aunque se perciban como actuaciones sencillas, ello no excluye la necesidad de respetar la lex artis, documentar adecuadamente lo realizado y advertir de riesgos relevantes cuando las circunstancias lo aconsejen.
En todos estos casos, la diferencia entre resultado no deseado y actuación negligente dependerá de la documentación clínica, de la coherencia del relato asistencial y, con frecuencia, de un informe pericial que analice si el estándar de actuación fue correcto.
La importancia del consentimiento informado y de la información previa
Cuando se plantea una reclamación por secuela estética, el consentimiento informado suele ser una pieza central. La referencia básica en España es la Ley 41/2002, reguladora de la autonomía del paciente. Su artículo 4 se refiere al derecho del paciente a recibir información asistencial adecuada; el artículo 8 regula el consentimiento informado; y el artículo 10 recoge las condiciones de la información y la documentación clínica en relación con la toma de decisiones.
Ahora bien, conviene matizar algo importante: tener un documento firmado no cierra por sí solo el debate jurídico. Habrá que valorar si la información fue realmente comprensible, personalizada y suficiente para el caso concreto. No siempre bastará un formulario genérico si no se explicaron riesgos relevantes, alternativas razonables o circunstancias particulares, como una posible predisposición a cicatrización patológica si era conocida o apreciable.
Esto puede adquirir especial relevancia en procedimientos con finalidad estética, donde la expectativa del paciente sobre el resultado y sobre las posibles secuelas suele ser determinante. Si la intervención no era urgente y el riesgo de secuela visible podía influir de forma decisiva en la decisión del paciente, conviene analizar con detenimiento el alcance de la información proporcionada.
En suma, si se inicia una reclamación, habrá que revisar no solo si existió consentimiento informado, sino qué decía exactamente, cómo se explicó y si se entregó antes del procedimiento con tiempo real para decidir.
Qué documentación conviene reunir para reclamar una cicatriz queloide
Si se está valorando una reclamación sanitaria, la documentación es decisiva. Antes de extraer conclusiones, conviene reunir y ordenar todo lo que permita reconstruir qué se hizo, qué se informó y cómo evolucionó la cicatriz.
- Historia clínica completa, incluyendo consultas previas, hoja quirúrgica o de procedimiento, evolución y revisiones. Si surge la duda sobre historia clínica solicitar, lo razonable es pedir copia íntegra y conservar constancia de la solicitud.
- Consentimiento informado firmado y, si existe, documentación previa entregada al paciente.
- Fotografías del antes y después, con fechas aproximadas o acreditables, que ayuden a valorar la evolución de la secuela estética.
- Informes médicos posteriores, tanto del centro donde se realizó el procedimiento como de otros especialistas que hayan tratado el queloide.
- Presupuestos, facturas y justificantes de tratamientos correctores, revisiones, medicación o bajas, si los hubiera.
- Mensajes, correos o instrucciones postoperatorias cuando ayuden a acreditar qué seguimiento se ofreció y qué advertencias se dieron.
Cuanta más claridad exista sobre la cronología, mejor podrá valorarse si la lesión se ajusta a un riesgo asumido e informado o si, por el contrario, hay indicios de una negligencia médica cicatriz o de una información insuficiente.
Vías de reclamación: clínica privada, profesional sanitario o sanidad pública
La vía para reclamar puede variar según el centro, el profesional interviniente y la naturaleza pública o privada de la asistencia. Por eso, no conviene simplificar: habrá que valorar la documentación y el caso concreto antes de definir la estrategia jurídica.
Si el procedimiento se realizó en una clínica privada o por un profesional del ámbito privado, el análisis suele orientarse a la responsabilidad civil médica, contractual o extracontractual según el supuesto. En este terreno, el artículo 1902 del Código Civil puede servir como referencia general cuando se alegue culpa o negligencia causante del daño.
Si el caso afecta a la sanidad pública, puede entrar en juego la responsabilidad patrimonial sanitaria. En estos escenarios, conviene revisar con especial cuidado la historia clínica, la secuencia asistencial y la acreditación del daño antijurídico, pues la valoración jurídica y probatoria puede diferir de la sanidad privada.
También puede ser relevante identificar si la actuación fue realizada por un médico, personal de enfermería, personal técnico o una cadena de intervinientes. A efectos de reclamación, la imputación del daño dependerá de quién hizo qué, de quién debía informar y de cómo quedó documentado.
Qué papel tiene el informe pericial y cómo influye en una posible indemnización
En asuntos de cicatriz queloide mala praxis, el informe pericial suele ser uno de los elementos más importantes. No basta con acreditar que existe una cicatriz llamativa o una secuela estética; normalmente será necesario que un perito médico valore si hubo apartamiento de la lex artis, si el riesgo estaba bien informado y si existe nexo causal entre la actuación y el daño.
Un buen informe pericial cicatriz puede ayudar a analizar, entre otras cuestiones, la predisposición personal a queloides, la corrección técnica del procedimiento, las medidas preventivas posibles, la idoneidad del seguimiento y la entidad de la secuela desde el punto de vista funcional y estético.
En cuanto a una posible indemnización negligencia médica, conviene ser prudentes. La cuantía no depende solo de la existencia del queloide, sino de factores como la prueba del nexo causal, la intensidad de la secuela, su localización, la necesidad de tratamientos correctores, el impacto estético y, en su caso, la repercusión funcional o psicológica acreditada. Por ello, no es recomendable hablar de importes cerrados sin una valoración técnica y jurídica previa.
En otras palabras, la pericial no solo ayuda a decidir si conviene reclamar, sino también a medir la fortaleza del caso y sus expectativas razonables.
Errores frecuentes antes de reclamar y siguiente paso razonable
Uno de los errores más habituales es identificar automáticamente un mal resultado con mala praxis. En medicina y en estética pueden existir complicaciones que, aun siendo desafortunadas, no implican necesariamente responsabilidad si la actuación fue correcta y el paciente estaba debidamente informado.
Otro error frecuente es no solicitar a tiempo la documentación clínica o basar la reclamación solo en impresiones personales, sin apoyo pericial. También conviene evitar la firma precipitada de documentos de conformidad o acuerdos sin una revisión previa del alcance jurídico de lo que se acepta.
Puede ser igualmente problemático centrar toda la reclamación en el consentimiento informado y olvidar la técnica empleada, o al contrario: discutir solo la técnica y no analizar si la información preoperatoria fue insuficiente. En muchos casos, la viabilidad depende de una combinación de factores.
Idea principal: una cicatriz queloide no prueba por sí sola una negligencia médica, pero sí puede justificar una reclamación por daños estéticos permanentes cuando existen indicios de técnica inadecuada, falta de información suficiente o seguimiento deficiente.
Como siguiente paso razonable, conviene revisar con un profesional la historia clínica, el consentimiento informado y un posible informe pericial para valorar si el caso encaja en responsabilidad civil médica o, según el supuesto, en responsabilidad patrimonial sanitaria.
Fuentes oficiales o de referencia
- Código Civil, artículo 1902, en la edición oficial del BOE.
- Ley 41/2002, básica reguladora de la autonomía del paciente, especialmente artículos 4, 8 y 10, en la edición oficial del BOE.
¿Necesitas orientación legal?
Te explicamos opciones generales y, si lo solicitas, te ponemos en contacto con un profesional colegiado colaborador independiente.